
- Техническая поддержка: +7 (495) 247-58-58
- Учебный портал
Методические рекомендации Минздрава по патронажу, ведению пациентов старческого возраста и предупреждению жестокого обращения

Минздрав подготовил методические рекомендации по патронажу и медицинскому ведению пациентов пожилого и старческого возраста, находящихся в учреждениях здравоохранения. Также подготовлены рекомендации по предупреждению и профилактике жестокого обращения с пациентами старческого и пожилого возраста.
Материал актуален слушателям курсов повышения квалификации по направлениям:
- Гериатрия
- Организация здравоохранения и общественное здоровья
- Психиатрия
- Сестринское дело
- Государственное и муниципальное управление
- Медико-социальная экспертиза
- Судебно-психиатрическая экспертиза
Письмо Министерства здравоохранения РФ от 9 июня 2018 г. N 28-2/1223
Число пожилых и старых людей во всем мире стремительно увеличивается. Согласно научным прогнозам, к 2025 г. число лиц старше 60 лет на планете более чем удвоится и достигнет 1,2 млрд. Ежемесячно, по данным ВОЗ, примерно 1 млн. человек достигает возраста 60 лет.
Рост средней продолжительности жизни во многих странах, включая Россию, отражается на увеличении числа лиц в возрасте 80 и более лет (преобладание женщин над мужчинами). В некоторых субъектах Российской Федерации доля пожилых и старых людей уже превышает 25% и доходит до 28% от общей численности населения. Это определяет рост проявлений насилия по отношению к пожилым.
Так, согласно Европейскому докладу по предупреждению жестокого обращения с пожилыми людьми (2011), в Европейском регионе ежегодно до 29 млн. (19,4%) пожилых людей испытывают психологическое насилие; 6 млн. (3,8%) становятся жертвами финансовых злоупотреблений; 4 млн. (2,7%) становятся жертвами физического насилия; 2500 (30%) погибают от рук членов семьи; 1 млн. (0,7%) подвергаются сексуальному насилию. В России точной статистики нет, но, по мнению экспертов, ситуация аналогична.
Постоянный прирост людей этой категории, их медицинское и социальное обслуживание, необходимость расширения сети домов-интернатов, социальных домов для престарелых, психоневрологических интернатов требуют больших экономических затрат. Пребывание в частных домах для престарелых, сеть которых постепенно увеличивается, доступно далеко не всем нуждающимся. При этом качество подготовки медицинского персонала и социальных работников, как в государственных, так и в частных домах и интернатах для престарелых, а также в психоневрологических интернатах отстает от современных требований. Такая ситуация вызывает озабоченность государственных органов здравоохранения, социального обеспечения и финансовых органов в связи с необходимостью оказания престарелым людям, среди которых немало ветеранов Великой Отечественной войны и тружеников тыла, качественной медицинской, социальной и материальной помощи.
В значительной степени все это относится и к больным с поздней деменцией, количество которых прямо пропорционально числу стареющих людей. Деменция - тяжелое бремя для больного, семьи, общества, государства. В 2015 г. в мире насчитывалось около 47 млн. человек с деменцией (примерно 5% пожилого населения). К 2030 г. эта цифра возрастет до 75 млн. человек. Ежегодно деменция, как одна из причин инвалидности, развивается у 9,9 млн. человек. По данным ВОЗ, Россия входит в число 9 стран с наиболее высокими показателями по этому заболеванию. Отмечается высокая потребность в современных мерах профилактики и лечения больных с деменции, при фактически низком уровне обеспеченности этими услугами.
В декабре 2016 г. Исполнительный комитет ВОЗ разработал Проект глобального плана действий по реагированию на эпидемию деменции на период 2017 - 2025 гг. Проблема деменции рассматривается как приоритетная для общественного здравоохранения во всем мире. Целью глобального плана ВОЗ по деменции является улучшение жизни людей с деменцией и лиц, осуществляющих за ними уход. Основными задачами провозглашаются защита и расширение возможностей свободы больных деменцией, повышение внимания к вопросам профилактики и лечения деменции, а также качеству ухода за такими пациентами. Одним из направлений реализации указанного плана является повышение осведомленности населения о деменции, формирование доброжелательного, уважительного отношения к таким больным. Подчеркивается необходимость устранения стигматизации и проявлений так называемого эйджизма (отрицательного или уничижающего, неприязненного отношения к людям преклонного возраста с их дискриминацией). Имеется также специальное указание на необходимость обеспечения справедливого отношения и уважения к достоинству и правам людей с деменцией, а также оказания поддержки лицам, обеспечивающим уход за ними.
Предусматривается создание механизмов мониторинга уровня уважения прав, пожеланий и предпочтений людей с деменцией. К ним относятся гарантии защиты от эксплуатации жестокого обращения в учреждениях и сообществах для пожилых, где нередко нарушаются права таких людей. Предусматривается качественный уход и профессиональное ведение больных деменцией с предоставлением им разнообразных услуг при оказании первичной медицинской и паллиативной помощи, поддержании их повседневной активности. Подчеркивается необходимость вовлечения их в культурную, социальную и гражданскую жизнь. Акцентируется внимание на формирование благоприятной психологической и правовой среды, в которой должны находиться пожилые люди с деменцией. ВОЗ предусматривает разработку и реализацию глобальных программ обучения медицинского персонала, социальных работников и ухаживающих лиц надлежащему обращению с пациентами, страдающими деменцией.
Опыт работы с пожилыми людьми имеется в разных странах. Существующий в США Национальный Центр по проблеме жестокого обращения с пожилыми людьми и службы их защиты ежегодно регистрирует до 1 млн. случаев жестокого обращения с пожилыми. В Кыргызстане разработан проект "Право на жизнь без насилия в пожилом возрасте" и принят закон "О социально-правовой защите от насилия в семье". Аналогичные законы были приняты в Украине и Казахстане.
Необходимо отметить, что деятельность, направленная на улучшение качества жизни пожилых людей, осуществляется и в России. Так, в 2014 г. на заседании Президиума Госсовета Президент страны говорил о необходимости повышения качества жизни людей старшего поколения, создании условий для их активного долголетия. Он подчеркнул важность заботливого и милосердного отношения к лицам позднего возраста, повышения качества их медико-социального обслуживания в специализированных учреждениях здравоохранения и социальной защиты.
Принципы соблюдения и уважения прав и достоинства пожилого и старого человека закреплены в Российской Федерации законодательно. Так, согласно ст. 21 и 22 Конституции РФ:
достоинство личности охраняется государством. Ничто не может быть основанием для его умаления;
никто не должен подвергаться пыткам, насилию, другому жестокому или унижающему человеческое достоинство обращению или наказанию. Никто не может быть, без добровольного согласия, подвергнут медицинским, научным или иным опытам;
каждый имеет право на свободу и личную неприкосновенность.
Указанные конституционные права пожилых и старых людей закреплены в Уголовном Кодексе РФ. В разделе "Преступления против личности": ст. 112
- Умышленное причинение средней тяжести вреда здоровью; ст. 115 - Умышленное причинение легкого вреда здоровью; ст. 116 - Побои; ст. 117 - Истязание; ст. 124 - Неоказание помощи больному; ст. 130
- Оскорбление, унижение чести и достоинства другого лица, выраженные в неприличной форме; ст. 133 - Принуждение к действиям сексуального характера; ст. 159 - Мошенничество; ст. 163 - Вымогательство; ст. 165 - Причинение имущественного ущерба путём обмана или злоупотребления доверием. По этим статьям предусмотрено уголовное наказание в виде денежного штрафа, либо ограничения свободы.
В Гражданском кодексе РФ жизнь, здоровье, достоинство, личная неприкосновенность, честь и доброе имя, деловая репутация, неприкосновенность частной жизни, личные права и свободы квалифицируются как нематериальные блага (ст. 150).
Принцип уважения прав и достоинства личности при оказании медико-социальной помощи зафиксирован в ряде федеральных законов: "Основы законодательства Российской Федерации об охране здоровья граждан" от 22 июля 1993 г.; "О психиатрической помощи и гарантиях прав граждан при ее оказании" от 2 июля 1992 г.; "О социальном обслуживании граждан пожилого возраста и инвалидов" от 2 августа 1995 г. В законе "Об основах социального обслуживания населения в Российской Федерации" от 10 декабря 1995 г., наряду с понятием "социально-медицинских услуг" введено понятие "социально-медицинского обеспечения жизнедеятельности". В 1997 г. было принято постановление "Об утверждении Примерного положения о Центре социального обслуживания граждан пожилого возраста и инвалидов", а в 1999 г. принято постановление "Об утверждении Методических рекомендаций по организации деятельности государственного (муниципального) учреждения "Комплексный центр социального обслуживания населения". В обоих документах были даны подробные рекомендации по организации работы специализированных отделений социально-медицинского обслуживания на дому пожилых людей и инвалидов.
В 2015 г. в ФГБУ "НМИЦПН им. В.П. Сербского" была разработана концепция позднего возраста, благоприятного и неблагоприятного старения применительно к судебной психиатрии с выделением биологических, социально-психологических, правовых и виктимологических детерминант инволюционных процессов. В значительной степени она направлена на антидискриминацию пожилых и престарелых людей, защиту их прав и свобод.
Однако меры по выявлению и профилактике распространенного открытого и скрытого жестокого, негуманного обращения с пожилыми и старыми людьми в процессе их медицинского и социального обслуживания во всех этих документах изложены не в полной мере. В настоящее время назрела необходимость в их более детальной разработке и унификации. С учетом повышенной виктимности пожилых и старых людей, являющихся потенциальными жертвами жестокого обращения и насилия, именно эта проблема стала одной из важных и актуальных в области общественного здравоохранения.
Определение понятия жестокого обращения
Под жестоким обращением с пожилыми и престарелыми людьми понимаются не только разные формы открытого или скрытого физического и психического насилия над ними, но и любые проявления равнодушия, пренебрежения, игнорирования, безразличия или враждебности к ним. Жестокое обращение или насилие - это вид поведения, направленного на причинение вреда или оскорбление, унижение пожилого человека. Это любое действие или бездействие, которое причиняет ущерб пожилому человеку или подвергает риску его здоровье и благополучие.
Оно может быть краткосрочным, эпизодическим или долгосрочным, систематическим. Насилие как крайняя форма жестокого обращения своими маркерами имеет различные виды телесных повреждений: синяки, ссадины, покраснение и припухлость кожных покровов, иногда переломы костей, вывихи. Маркерами психологического насилия и жестокости являются депрессивные расстройства, слезы, чувство и переживание обиды, оскорбления, выражение протеста, мстительности, отказ от еды. Психологическое насилие наблюдается чаще. По данным канадских специалистов, этот вид насилия встречается более чем в половине всех случаев насилия и жестокого обращения с пожилыми людьми, тогда как физическое насилие отмечается примерно в 15% случаев.
Классификация разных видов жестокого обращения включает в себя:
физическую жестокость и ее крайнюю форму - физическое насилие (побои, удары, толчки, ожоги, причинение боли, связывание);
психологическую или эмоциональную жестокость (оскорбительные, уничижительные слова, обзывания, устрашения, угрозы, грубость, отстранение от самостоятельных решений);
сексуальное насилие и сексуальные притязания;
ограничение свободы передвижения, физическую изоляцию;
эксплуатацию: экономическую, финансовую (незаконное использование финансов и имущества пожилого человека без его ведома), нанесение ему материального ущерба путём обмана и мошенничества;
пренебрежение (отсутствие внимания, заботы, игнорирование, халатность, намеренное непредставление предметов первой необходимости или ухода, отказ в пищевых продуктах, в свиданиях с родственниками);
ограничение законных прав и свобод;
передозировка или недостаточность назначенных психофармакологических средств.
В работе психиатрических учреждений (психоневрологических диспансеров, психиатрических больниц, психоневрологических интернатов) следует различать понятия насилия и жестокости, с одной стороны, физического принуждения с принудительными мерами медицинского характера, с другой. Например, нельзя квалифицировать как насилие ситуации, когда больных, находящихся в психотическом состоянии (с бредом и галлюцинациями, психомоторным возбуждением) необходимо накормить при стойком отказе от еды; при попытках суицида; при отказе от приема лекарственных средств. Или нужно принять меры при агрессивном поведении пациента по отношению к окружающим. Во всех этих случаях меры физического принуждения и воздействия со стороны врачей и медицинского персонала не следует квалифицировать как проявление насилия и жестокости, так как они направлены во благо больному человеку и окружающих его лиц на законных и регламентированных основаниях, которые нельзя превышать. Недопустимо применение нейролептиков и транквилизаторов в качестве средств наказания больных за их агрессивность и неадекватность, так как это ведет к разнообразным нежелательным побочным явлениям и лекарственным осложнениям.
Однако при квалификации фактов жестокого обращения необходимо помнить и возможности мнимых сообщений. Это может быть вызвано нарушенным психическим состоянием пожилого человека. В этих случаях речь идет о психических расстройствах в форме параноидов позднего возраста или хронических маломасштабных бредовых расстройствах с почти обыденным содержанием: идеями наносимого им материального или морального ущерба, идеями обкрадывания, воровства, порчи предметов личного пользования, иногда идеями отравления, преследования с целью завладения их жильем. Они приводят различные доказательства реальности таких действий, не поддаются разубеждению. Меры пассивной защиты от недоброжелателей сменяются активными действиями по их разоблачению. Больные обращаются с заявлениями в правоохранительные органы, вызывают полицию с целью обнаружения признаков и следов преступных действий, требуя наказания виновных, вступая с ними в конфликты. Иногда возникают бредовые идеи физического воздействия: больные заявляют, что на них воздействуют электротоком, газом, рентгеновским облучением, вызывают неприятные или болезненные ощущения, ухудшая их физическое состояние. Такого рода психические расстройства возникают и у некоторых больных с деменцией, но при этом носят менее развернутый характер и требуют своевременной диагностики и адекватного психофармакологического лечения.
Особенности физического и психического состояния людей пожилого и старческого возраста, предрасполагающие к жестокому обращению
Работникам медицинских и социальных учреждений необходимо помнить о том, что пожилой возраст протекает под гнетом биологического увядания и специфических психосоциальных проблем. В пожилом и старческом возрасте человек более раним и уязвим к любым проявлениям жестокости и несправедливости. Он становится более обидчивым и эгоцентричным и нуждается в доверительном, внимательном и теплом отношении к нему. Наряду с этим он более доверчив, внушаем и забывчив, чем пользуются недобросовестные люди и мошенники в стремлении присвоить его финансовые средства под видом медицинских и социальных работников с ложными предложениями и обещаниями.
Физическое состояние большинства престарелых людей характеризуется наличием астенического симптомокомплекса (старческой астении) с явлениями общей слабости, повышенной утомляемости, истощаемости, раздражительности, болевыми ощущениями, замедлением физических и психических реакций, нарушениями сна. Этот симптомокомплекс определяется не только процессами возрастной биологической инволюции, но и наличием сразу нескольких заболеваний (полиморбидность), из которых чаще всего отмечается гипертоническая болезнь, ишемическая болезнь сердца, ишемическая болезнь мозга, сахарный диабет, заболевания опорно-двигательного аппарата, органов зрения, слуха и ряд других. В старости соматическое неблагополучие, ощущение физического недомогания и увядания, разнообразные болезненные проявления составляют "само содержание старческого существования". При физическом упадке и немощи происходит снижение психического тонуса. Чувство хронического физического недомогания, разнообразные боли способствуют повышению раздражительности и склонности к конфликтности в отношениях с окружающими, что, в свою очередь, приводит к формированию жестокого отношения некоторых членов семьи к старому человеку. Например, снижение слуха вызывает необходимость разговаривать с пожилым членом семьи громким голосом, что воспринимается им с обидой, так как ему кажется, что на него кричат, необоснованно повышают на него голос и тем самым проявляют неуважение и вербальную агрессивность. Если же голос не повышать, то пожилой человек со снижением слуха начинает часто переспрашивать и ему кажется, что с ним не хотят разговаривать и проявляют неуважение. Возникает замкнутый круг как один из механизмов жестокого обращения с плохо слышащим и больным старым человеком. Это следует учитывать медицинским и социальным работникам при общении с престарелыми людьми и уходе за ними.
Большой выдержки и терпения со стороны медицинских и социальных работников требует оказание помощи больным с деменцией при наличии у них поведенческих расстройств в форме негативизма, агрессии, бредового поведения, блужданий в дневное и ночное время, неадекватных поступков, расторможенности, назойливости. Эти расстройства создают повышенную психоэмоциональную нагрузку на персонал медицинских и социальных учреждений и формируют предпосылки к жестокому обращению с такими пациентами в случае недостаточной подготовленности персонала.
Объективные и субъективные признаки (симптомы) жестокого обращения с пожилыми людьми
Учитывая, что проблема насилия в медицинских учреждениях может иметь скрытый характер, следует объективно подходить к сбору информации. Так, нередко пострадавшие от жестокого обращения и насилия пациенты, опасаясь последующей мести со стороны персонала, замалчивают факты насилия и жестокости или стремятся их преуменьшить, взять вину на себя. В таких случаях заведующий отделением или лечащий врач должен доверительно побеседовать с пациентом с глазу на глаз, внимательно его обследовать и выяснить причину и мотивы жестокого обращения, которое могло быть спровоцировано нарушениями поведения пациента.
К физическим признакам (симптомам) жестокого обращения с пожилыми и престарелыми пациентами относятся:
1) повреждения кожных покровов в виде синяков, ссадин, царапин, припухлости, гиперемии, следов от связывания и ожогов;
2) признаки переломов костей и повреждения суставов;
3) болевые ощущения при осмотре;
4) кровотечение или пятна крови на одежде и белье;
5) разорванная и грязная верхняя и нижняя одежда;
6) пролежни, признаки нарушения личной гигиены;
7) раскачивания телом.
К психическим признакам (симптомам) жестокого обращения относятся:
1) жалобы пострадавших на физическое насилие и жестокость;
2) переживания жестокого обращения со слезами, рыданием;
3) стоны и причитания пострадавших;
4) выражение возмущения жестоким обращением, протест против него;
5) брань в адрес допустивших жестокое обращение и требование их наказать;
6) взволнованность и угнетенность пострадавших;
7) молчание при расспросах.
К рискам жестокого обращения относятся:
наличие деменции и психотических расстройств у пожилого человека;
физическая беспомощность;
пьянство ухаживающего лица;
совместное проживание с ухаживающими лицами;
конфликты в семье;
финансовая зависимость ухаживающего лица от пожилого человека;
затяжной стресс, обусловленный уходом за больным и эмоциональное выгорание ухаживающего лица;
низкие стандарты медицинской и социальной помощи.
Суициды как следствие жестокого обращения
Говоря о жестоком обращении с пожилыми людьми, нельзя обойти вниманием тему самоубийства. Часто они пытаются уйти из жизни, так как становятся жертвами пассивной жестокости окружающих (равнодушия, грубости, отчуждения). В целом, этот возраст протекает с высоким риском суицидальной активности. Так, традиционно выделяют возрастные суицидальные пики в возрасте 65-75 лет. Суицидальные мысли возникают у каждого четвертого пожилого человека, а соотношение суицидальных попыток к завершенным суицидам по сравнению с молодыми смещается в пользу завершенного суицида. Известно также, что суицидальная активность у пожилых отличается не только высоким коэффициентом летальности, но и при незавершенных суицидах - более тяжелыми соматическими последствиями. Проводимые нами на протяжении последних десятилетий исследования в этой области позволяют говорить о наличии определенных особенностей суицидального поведения у пожилых людей.
Основным при развитии суицидального поведения у пожилых является специфическое влияние биологических, психологических и социальных проблем, свойственных этому возрасту. Так, большое значение в снижении толерантности к стрессовым нагрузкам имеют возрастные изменения стареющей личности и возникновение полиморфной соматической патологии. Расстройства здоровья, сопровождаемые тягостными и труднопереносимыми болезненными переживаниями; наличие жалоб астенического характера (слабость, вялость, нарушения сна, головные боли и т.п.) выступают фоном при актуализации суицидальной активности. Крайне опасным для развития суицидальных настроений является и хронический болевой синдром, также сопровождающий многие соматические заболевания. Часто на решение о самоубийстве влияют ипохондрические переживания, свойственные пожилым людям: страх и тревога за свое здоровье без серьезных на то оснований.
В психологическом плане в старшей возрастной группе манифестирует специфическое психическое состояние, названное "ноогенным неврозом" - переживание потери основных жизненных смыслов, невозможность удовлетворять высшие потребности (прежде всего творческие и эмоциональные). На психическом состоянии негативно сказывается нарушение привычного режима и уклада жизни, нередко сочетающееся с острым ощущением противоречия между еще сохраняющейся трудоспособностью, возможностью принести пользу и невостребованностью. Именно ноогенные неврозы лежат в основе большинства суицидальных настроений.
При этом, провоцирующим суицидальную активность фактором чаще всего выступает микросоциальное окружение (семья или персонал учреждения, осуществляющего уход за пожилым человеком). Удельный вес собственно причин суицида семейно-бытового характера достигал у представителей старшей возрастной группы 70%.
Причинами таких конфликтов были:
- совместное проживание в стесненных условиях;
- вступление в брак с "неподходящим" (по мнению родителей) человеком;
- расхождения во взглядах на воспитание детей и внуков;
- передел семейного имущества;
- борьба за власть и влияние в семье.
Если пожилой человек
находился в медицинском учреждении, то речь шла о конфликте с персоналом, чаще
всего связанном с несогласием пациента с особенностями режима.
Также в семье многие суициденты оценивали отношение к ним как формальное, прохладное или даже отчуждённое. Отношение родственников к пожилому человеку находилось на уровне затухания их активности, или перестройки структуры семьи и инкапсуляции пациента. Родственники теряли интерес к пожилому, контакт с ним ослабевал, он продолжал оставаться в семье сугубо формально. Такая ситуация провоцировала появление чувства одиночества и социальной изоляции, с которыми человек не мог справиться. Самоубийство становилось для него желательным выходом из труднопереносимой ситуации. Таким образом, психологический микроклимат играл решающую роль в развитии суицидального поведения.
Типы суицидального поведения
Анализируя собственно специфику суицидального поведения пожилых пациентов, мы выделили 2 основных типа суицида: истинный (витальный) и маскированный.
Истинный суицид
Так, основным смыслом витального суицида был абсолютный отказ от жизни, то есть интенцией суицида всегда была смерть. Главной особенностью являлось блокирование практически всех базовых потребностей на фоне отсутствия антисуицидальных факторов. Эти суициденты свой поступок объясняли процессами старения, нарастанием социальной изоляции и конфликтными отношениями с близкими. Они были одиноки; не имели возможности заниматься какой-либо продуктивной творческой деятельностью, а в силу интеллектуально-мнестического снижения были не в состоянии сформировать новые позитивные установки. Часто пожилые люди описывали свое состояние как длительное и стабильное переживание. Многие из них сообщали, что ранее никогда не рассматривали суицид как возможный исход, однако непереносимость душевной боли на фоне общей социальной изоляции сделала подобное решение возможным. Нередко ситуация осложнялась смертью супруга (супруги), утратой близких друзей. Отмечалось чувство снижения эмоциональной связи с другими людьми, ранее значимыми событиями или собственными переживаниями. Появлялись феномены дереализации и деперсонализации. Как следствие, приходило объективное осознание собственной неустроенности, ведущее к развитию депрессивных состояний, появлению или усилению антивитальных переживаний. Таким образом, имелась фрустрирующая блокада основных ценностей и потребностей личности. Соответственно принятие решения о суициде было лишено каких -либо манипуляционных элементов, на определенной стадии суицидогенеза исчезали сомнения в правильности этого выбора, решение принималось взвешенно и нередко безэмоционально.
Важно, что поначалу многие пациенты критически оценивали свое состояние и пытались справиться с ним самостоятельно. Однако только 5% из них обращались к специалистам (психиатрам, психотерапевтам, психологам, участковым терапевтам). Остальные искали помощи у близких, но чаще всего не находили поддержки, так как родственники воспринимали их жалобы как "неуместные", "непонятные", "навязчивые". Часто, когда пациенты неоднократно угрожали попыткой самоубийства, их угрозы не воспринимали всерьез. Даже проживая с семьей, они были одиноки и изолированы от общения, поэтому их жалобы не принимались в расчет и, возможно, могли быть "услышаны" социальными работниками или врачами, чего, однако, не произошло.
Особенностью суицида в пожилом возрасте была основательность, продуманность, "серьезность" суицидальной попытки. Они тщательно выбирали способ, учитывая его доступность и максимальную летальность. Подготовка к суициду часто была скрытой. Психическое состояние в пресуицидальный период подавляющее большинство пациентов описывали как сильную душевную боль или горе. Суицид не приводил к смерти лишь благодаря вмешательству других людей.
Отдельную проблему представляли пациенты с деменцией. Эмоциональная лабильность, неустойчивость аффекта, взрывчатость, эксплозивкость делали суицидальное поведение повторяющимся, спонтанным, порой совершенно неожиданным для окружающих. Часто наблюдалось несоответствие повода для решения о совершении суицида самому поступку (не имеется в виду механизм "последней капли", что бывает у пациентов с депрессиями), который был "неожиданным" для самого суицидента. Так, один больной рассказывал, что еще с утра у него было замечательное благодушное настроение, но после ссоры с соседом по палате "очень сильно разозлился и решил отомстить", после чего попытался выброситься с балкона, хотя раньше мыслей о самоубийстве у него не было. Способ суицида обычно заранее не продумывался. Пациенты активно сообщали о своих суицидальных замыслах, но близкие оценивали их слова как шантаж и не верили в возможность совершения самоубийства. Чаще всего суицид предпринимался вследствие чувства обиды, вызванного конфликтной ситуацией с кем-то из ближайшего окружения. В других был реакцией протеста на необоснованные, на взгляд пациента, требования к нему. Важно, что суицидальная настроенность корректировалась только временно и провоцирующие факторы легко приводили к обострению суицидальных тенденций.
Маскированный суицид
Отличительной чертой другого типа суицидального поведения (маскированный суицид), свойственного пожилым, было отсутствие осознаваемого суицидального намерения и его последующее отрицание. При этом наблюдалось снижение инстинкта самосохранения на фоне наличия фрустрированных потребностей и ослабления антисуицидальных факторов. Суицидальная попытка выглядела как несчастный случай. Характерно, что и сами пациенты были убеждены в случайности произошедшего. Например, пожилой человек мог "случайно" оставить включенным газ на ночь. Или пациент, находясь на садовом участке, "по ошибке" ночью, вместо заваренного настоя трав выпил жидкость для удобрения растений, другой - был сбит автомобилем при попытке перейти дорогу с чрезвычайно плотным автомобильным потоком. Сюда же относится и "легкомысленное" отношение к лечению имеющегося соматического заболевания - например, пациент, страдая инсулинозависимым сахарным диабетом, регулярно "забывал" делать себе инъекции.
В целом, ближайший постсуицидальный период в пожилом возрасте протекает неблагоприятно, так как сохраняется высокий риск повтора суицидальных действий. Актуальность психотравмирующей ситуации, как правило, не снижается, а человек не видит дополнительных способов ее разрешения. Лишь менее половины пациентов относились к попытке суицида критически. Остальные продолжали рассматривать его как возможный выход из непереносимой ситуации.
Учитывая, что психофармакотерапия у пожилых, предпринявших суицидальные действия, не могла применяться достаточно активно в силу неблагополучного их соматического состояния, наиболее действенными были психотерапия и профилактическая работа, проводимая с их ближайшим окружением.
К основным задачам терапии и профилактики суицидальных действий в пожилом возрасте мы отнесли:
укрепление антисуицидального барьера личности;
психокоррекционную работу с ближайшим микросоциальным окружением.
Практически укрепление антисуицидального барьера личности проводилось с позиций духовной психиатрии, то есть базировалось на работе с высшими человеческими потребностями и поиском новых актуальных личностных смыслов. Особый акцент при работе с пожилыми пациентами ставился на выявлении и развитии религиозных потребностей. Человек побуждался к идеалистическому, иной раз религиозному мироощущению, что помогало сформировать действенные антисуицидальные факторы.
Другая важнейшая задача профилактики суицидов у пожилых - это психокоррекционная работа с ближайшим окружением. Она была направлена на выработку у близких и медицинского персонала адекватного отношения к суициду и обучения их своевременному распознаванию начальных признаков рецидива суицидального поведения. Особый акцент ставился на корректности и осторожности в общении с пожилым, настороженности в отношении совершения ими суицидальных действий.
Отдельная задача - это обучение членов семей и медицинского персонала навыкам распознавания признаков суицидального риска, а также мерам экстренной помощи. Было установлено, что в большинстве своем родственники и медицинский персонал не могут своевременно идентифицировать суицидальное поведение. Так, в 68% всех случаев предпринятый суицидальный эксцесс был для них абсолютно неожиданным, даже если пациент тем или иным способом сообщал о своих намерениях.
К основным признакам суицидального риска можно отнести:
наличие суицидальных попыток в прошлом и их характеристики;
продолжительность нынешних суицидальных мыслей и степень возможности их контроля;
утраты, смерти или суициды близких пациента;
намерения, указывающие на существование суицидального плана;
выявление фактов завершения дел, подготовки завещания, логически необъяснимых фактов дарения имущества и т.п.;
высокая степень изолированности от социального окружения;
наличие суицидов у родственников пациента;
наличие психического заболевания, психиатрических госпитализаций;
наличие хронического физического заболевания, особенно с хроническим болевым синдромом;
наличие зависимости от психоактивных веществ (особенно от алкоголя);
лингвистические индикаторы суицидального поведения (прямые высказывания, а также оговорки или незавершенные мысли, отражающие суицидальные тенденции; выраженный эгоцентризм в восприятии реальности; ослабление или выпадение лексико-семантической группы, описывающей гедонистические переживания или представления; наличие паралингвистических характеристик аффективных нарушений: явная замедленность темпа речи, заполнение речевых пауз глубокими вздохами, монотонность интонаций и т.д.).
Присутствие 3 и более из перечисленных факторов представляет умеренный или высокий риск суицида. В случае высокой степени риска реализации суицидальных намерений больной должен быть экстренно госпитализирован по "Скорой помощи" в стационарное отделение суицидологической службы или в психиатрический стационар.
В дальнейшем, продолжительность наблюдения суицидологической службы могла быть различной: от единичной консультации до долговременного ведения. К участию в мероприятиях по профилактике суицидального поведения у пожилых, при необходимости, привлекаются социальные работники. Организовываются юридические консультации, как для самого пациента, так и для его родственников.
Работа по выявлению и предупреждению жестокого обращения с пациентами позднего возраста в учреждениях здравоохранения
Основным механизмом контроля за соблюдением прав пациентов и условий их содержания во многих психиатрических больницах, психоневрологических интернатах и диспансерах остается проверка администрацией жалоб, поступивших от больных и их родственников. С целью улучшению ситуации по выявлению и искоренению фактов жестокого обращения с пожилыми людьми, сотрудниками Отделения профилактической геронтопсихиатрии ФГБУ "НМИЦ ПН им. В.П.Сербского", было проведено масштабное комплексное исследование. Проводился опрос лиц позднего возраста, которые посменно находились в отделении дневного пребывания одного из московских территориальных Центров социального обслуживания в 2014 - 2016 гг. Были опрошены 200 человек пожилого (60-74 лет) и старческого (75-90 лет) возраста. Преобладали женщины над мужчинами в соотношении 8:1.
Жалоб на проявления жестокого обращения со стороны работников Центров социального обслуживания по отношению к пожилым и престарелым клиентам не было. На вопрос о невнимательном или пренебрежительном отношении со стороны врачей территориальной поликлиники при обращении к ним больных за помощью или с просьбой дополнительного обследования утвердительный ответ дали 14 человек (7%). При этом врачи поликлиники, по словам пациентов, в таких случаях обычно указывали прямо или косвенно на преклонный возраст пациентов как причину или условие плохого самочувствия и физического нездоровья, неизбежного проявления старости, старческого увядания, которое не поддаётся какому-либо лечению. Рекомендовалось принимать витамины и общеукрепляющие средства, вести здоровый образ жизни. Возможность использования современных средств и методов лечения конкретных заболеваний с престарелыми больными людьми в этих случаях не обсуждалась, что вызывало у них чувство разочарования, обиды и униженности.
При выявлении случаев жестокого обращения и насилия в домашних условиях в процессе доверительных бесед были установлены факты домашнего жестокого обращения с пожилыми и старыми людьми в различных формах. О жестоком обращении и психологическом насилии в виде оскорблений, нанесении обид или полного игнорирования со стороны супругов, детей, внуков, зятя или невестки в процессе бытовых ссор и конфликтов сообщили 10 человек (5%). 8 человек (4%) рассказали о случаях жестокого обращения с ними со стороны сына или мужа, злоупотребляющих спиртными напитками. В состоянии алкогольного опьянения они проявляли не только психологическое насилие путем грубых слов и сквернословия, угроз и унижения, но и путем физической агрессии (толчки, удары, побои). О случаях жестокого обращения со стороны соседей, проживающих в коммунальной квартире, в процессе бытовых конфликтов сообщили 6 человек (3%).
Всего о случаях жестокого обращения в разных формах в домашних условиях проинформировали 36 человек из 200 обследованных (это составляет 18%). У части пострадавших в результате жестокого обращения в домашних условиях на момент обследования были выявлены различные психические расстройства: расстройства адаптации в форме кратковременных или пролонгированных депрессивных и тревожно депрессивных реакций (19 человек), дистимий - (6 человек). Среди пострадавших было 7 больных с начальной стадией деменции, которые, как известно, особенно уязвимы по отношению к жестокому обращению и насилию. Всем пострадавшим была оказана психолого-психотерапевтическая помощь в групповой и индивидуальной формах. Это осуществлялось в Консультативном геронтопсихотерапевтическом кабинете на базе отделения дневного пребывания Центра социального обслуживания.
По нашему мнению, подобные кабинеты целесообразно организовать при каждом Центре социального обслуживания в целях выявления и предупреждения жестокого обращения с пожилыми и старыми людьми в домашних условиях, диагностики у них разных форм психической патологии и оказания квалифицированной геронтопсихотерапевтической помощи.
Что нужно делать при обнаружении фактов жестокого обращения?
При обнаружении фактов жестокого обращения пострадавшим от него должна быть оказана адекватная медицинская, психологическая и психотерапевтическая помощь. Данные факты должны быть зафиксированы в истории болезни или в амбулаторной карте медицинского учреждения и вместе с докладной запиской от лиц, допустивших правонарушение, должны быть переданы в администрацию и этический комитет этого учреждения. По факту насилия и жестокого обращения пациент или его родственники могут подать жалобу руководству учреждения или в вышестоящую инстанцию. Такая жалоба должна быть рассмотрена в короткий срок, после чего должны быть приняты административные меры по отношению к сотрудникам, допустившим насилие над пациентом или жестокое обращение с ним.
С пострадавшими от жестокого обращения не следует вести пространные разговоры на эту тему. Им не следует смотреть телепередачи со сценами жестокости, агрессии и насилия. Им должна постоянно оказываться физическая и психологическая поддержка, наряду с которой должна осуществляться постепенная стимуляция их физической и психической активности в процессе лечения и психосоциальной реабилитации.
При работе с возбужденными и агрессивными больными необходимо избегать жесткой фиксации больных в постели и передозировки нейролептиков и транквилизаторов. При наличии болевого синдрома при физических травмах назначают анальгетики.
Рекомендации по ведению пациентов с гериатрическими синдромами
|
Возможные причины |
Рекомендованные мероприятия |
|
Снижение веса |
|
|
- депрессия; - саркопения; - синдром мальнутриции; - отсутствие зубов и зубных протезов; - заболевания ротовой полости, желудочно-кишечного тракта; - снижение функциональной активности; - сенсорные дефициты; - полипрагмазия; - когнитивные нарушения; - социальная дезадаптация, одиночество, низкий уровень дохода; - соматические заболевания |
- исключение онкологических и других соматических причин; - регулярная физическая активность; - рациональное питание; - направление на зубопротезирование; - социальная поддержка (участие семьи, социальной службы); - направление в центры социального обслуживания, в том числе привлечение социальной службы для организации доставки пищевых продуктов и лекарств |
|
Падения |
|
|
- мышечная слабость; - нарушение походки и равновесия; - периферическая нейропатия; - лекарственные средства, влияющие на ЦНС; - антигипертензивные препараты, особенно при подборе терапии; - полипрагмазия |
- ограничение приема психоактивных препаратов и нейролептиков (в том числе седативньгх, снотворных, транквилизаторов и антидепрессантов); - организация безопасного быта; - регулярная физическая активность |
|
- снижение зрения; - болевой синдром; - когнитивные нарушения; - депрессия; - факторы окружающей среды (скользкий пол, плохое освещение, отсутствие перил на лестницах, узкие ступеньки и т.д.); - опасное поведение, характерное для пожилых людей (например, переход улицы или железнодорожного полотна в неположенном месте) |
- коррекция нарушений зрения - рекомендовать пациентам не носить очки с мультифокальными линзами во время ходьбы, особенно по лестницам; - использование вспомогательных средств при ходьбе (трости, ходунки) - правильный подбор трости по высоте ( пациент должен встать прямо, свободно опустить руки и слегка согнуть их в локте (примерно на 10-15 градусов), рукоятка трости должна находиться на уровне линии изгиба запястья; - использование бедренных протекторов; - прием витамина D в дозе не менее 800 МЕ/сут. длительно; - коррекция дефицита витамина В12; - обратить внимание на правильный подбор обуви для дома (нескользкая подошва, обязательны задники) и для улицы (соответствие размера, использование в зимнее время противоскользящих накладок) |
|
Когнитивные нарушения |
|
|
- первичные деменции (болезнь Альцгеймера и др.); - деменция при мультисистемных дегенерациях ЦНС (деменция с тельцами Леви, болезнь Паркинсона с деменцией и др.); - вторичные деменции (сосудистая деменция, нормотензивная гидроцефалия, посттравматическая/ метаболическая/токсическая энцефалопатии и др.); - смешанная деменция (например, болезнь Альцгеймера + сосудистая деменция) |
- консультация гериатра при наличии когнитивных расстройств с декомпенсацией соматической патологии; - консультация невролога при наличии когнитивных расстройств, не достигающих стадии деменции, при наличии деменции с невыраженными аффективно-поведенческими расстройствами, при наличии когнитивных расстройств с началом ранее 65 лет, а также с неврологической симптоматикой, при внезапном начале и/или быстропрогрессирующем течении; - консультация психиатра при наличии аффективно-поведенческих расстройств (неадекватное поведение, галлюцинации, агрессия, возбуждение, апатия, тяжелая депрессия); - регулярная физическая активность; - выявление и коррекция сердечно-сосудистых заболеваний и сахарного диабета; - выявление и коррекция дефицита витамина В12; - когнитивный тренинг (выполнение упражнений, направленных на тренировку когнитивных функций, например, заучивание стихов, решение логических задач, разгадывание кроссвордов и т.д.); - профилактика падений |
|
Недержание мочи |
|
|
- возрастные изменения мочевых путей; - эффект лекарственных препаратов; - пролапс тазовых органов; - заболевания предстательной железы; - сопутствующие заболевания (неврологические, метаболические); - хирургическое лечение и лучевая терапия органов мочеполовой системы; - нарушение когнитивного и/или физического функционирования, действие психологических факторов |
- регулярная физическая активность, укрепление мышц тазового дна; - упражнения для тренировки мышц тазового дна при ургентном и/или стрессовом недержании мочи, упражнения Кегеля: 3 сета по 8-12 сокращений мышц тазового дна в течение 8-10 с 3 раза в день ежедневно в течение, по крайней мере, 15-20 недель; - тренировка мочевого пузыря при ургентном недержании мочи, направлена на восстановление произвольного контроля над функцией мочевого пузыря, с помощью дневника мочеиспусканий (определяется минимальный временной промежуток между мочеиспусканиями, рекомендуется регулярное мочеиспускание с равными промежутками времени, начиная от минимального; после 2-х дней без эпизодов недержания мочи - увеличение интервала между мочеиспусканиями (отвлечение путем расслабления, глубокого дыхания или быстрого сокращения мышц тазового дна); интервал постепенно увеличивается, пока не достигнет 3-4 часов, длительность обучения: до 6 недель; - диетические рекомендации (уменьшение потребления кофеин-содержащих напитков); - лечение и профилактика запоров (увеличение объема потребляемой жидкости до 1,5-2 литров в сутки, увеличение в рационе питания продуктов, богатых растительной клетчаткой, употребление продуктов с лакто- и бифидофлорой, регулярная физическая активность, поведенческая терапия -"приучить себя к утреннему стулу", исключить продукты, задерживающие опорожнение кишечника - крепкий черный чай, черника, манная и рисовая каши); - ревизия лекарственных препаратов; - консультация гериатра/уролога/гинеколога |
|
Снижение настроения и депрессия |
|
|
- полиморбидность; - деменция; - злоупотребление седативными и снотворными средствами; - одиночество, социальная изоляция |
- в случае наличия большого депрессивного расстройства и/или суицидальных мыслей - консультация психиатра; - направление пациента в территориальные центры социального обслуживания с целью организации досуга, преодоления социальной изоляции; - консультация гериатра |
|
Снижение функциональной активности/ трудности при ходьбе, перемещении |
|
|
- мышечная слабость; - заболевания суставов; - периферическая нейропатия; - поражение головного мозга (последствия инсульта, деменция, гидроцефалия, объемные образования) |
- регулярная физическая активность; - использование вспомогательных устройств при ходьбе (трости, ходунки, кресла-каталки); - прием витамина D в дозе не менее 800 МЕ/сут длительно; - коррекция дефицита витамина В12; - при необходимости направление к ортопеду для протезирования суставов; - при необходимости организация медицинского и социального патронажа |
Протокол регистрации случаев жестокого или пренебрежительного отношения к пациентам пожилого возраста
|
N |
Дата инцидента |
ФИО пациента |
ФИО и должность правонарушителя |
Описание ситуации |
Принятые меры |
Подпись и ФИО лица, составившего запись |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Методические рекомендации по ведению пациентов со старческой астенией для врачей первичного звена здравоохранения
Разработчики: Федеральное государственное бюджетное образовательное учреждение высшего образования "Российский национальный исследовательский медицинский университет имени Н.И. Пирогова" Министерства здравоохранения Российской Федерации Обособленное структурное подразделение "Российский геронтологический научно-клинический центр" профессор Н.К. Рунихина, B.C. Остапенко, Н.В. Шарашкина, Э.А. Мхитарян, Д.А. Каштанова
Синдром старческой астении, или "хрупкость" (frailty)
Основные клинические проявления:
общая слабость
медлительность и/или
непреднамеренная потеря веса
Сопровождается снижением физической и функциональной активности многих систем, адаптационного и восстановительного резерва,
Способствует развитию зависимости от посторонней помощи в повседневной жизни, утрате способности к самообслуживанию
Ухудшает прогноз состояния здоровья
Включает в себя более 85 различных гериатрических синдромов, основными из которых являются синдромы падений, недостаточности питания (мальнутриции), саркопении (уменьшение массы и силы мышечной ткани), недержания мочи, а также сенсорные дефициты, когнитивные нарушения, депрессия
Цель лечения - предупреждение развития преждевременного старения, развития гериатрических синдромов и их осложнений, сохранение и восстановление способности пациентов к самообслуживанию, функциональной активности и независимости от посторонней помощи в повседневной жизни, улучшение качества жизни, снижение смертности
Полная диагностика ССА основывается на комплексной гериатрической оценке (КГО)
КГО - междисциплинарный диагностический процесс, результатом которого является разработка комплекса мер, направленных на долгосрочную поддержку пожилого человека, создание координированного плана лечения и долговременного наблюдения
Заключение врача-гериатра включает: |
|
|
Результаты оценки состояния здоровья и социального статуса |
Анамнез: условия жизни, качество питания, сна, наличие хронической боли, потребности в помощи, отношение к старости, жизненные приоритеты Физический статус: выявление гериатрических синдромов (например, синдрома падений, недержания мочи, мальнутриции, снижение физической активности и прочих), Функциональный статус: оценка базовой и инструментальной функциональной активности, тесты для оценки мобильности, определение мышечной силы Нейропсихическое исследование: выявление изменений психического статуса (когнитивный дефицит, деменция, депрессия), психологических особенностей личности: Социальный статус: выявление социальной роли и характера социальных взаимоотношений; условия проживания, потребность социальной помощи и уходе |
|
Индивидуальный план ведения |
Рекомендации по диете, физической активности, медикаментозной и немедикаментозной терапии, обустройству быта, необходимости адаптивных технологий, социальной поддержке и уходу. Могут быть даны рекомендации для семьи или опекуна, сиделки, осуществляющих уход за ослабленным пожилым пациентом |
Рекомендации по ведению пациентов с ССА
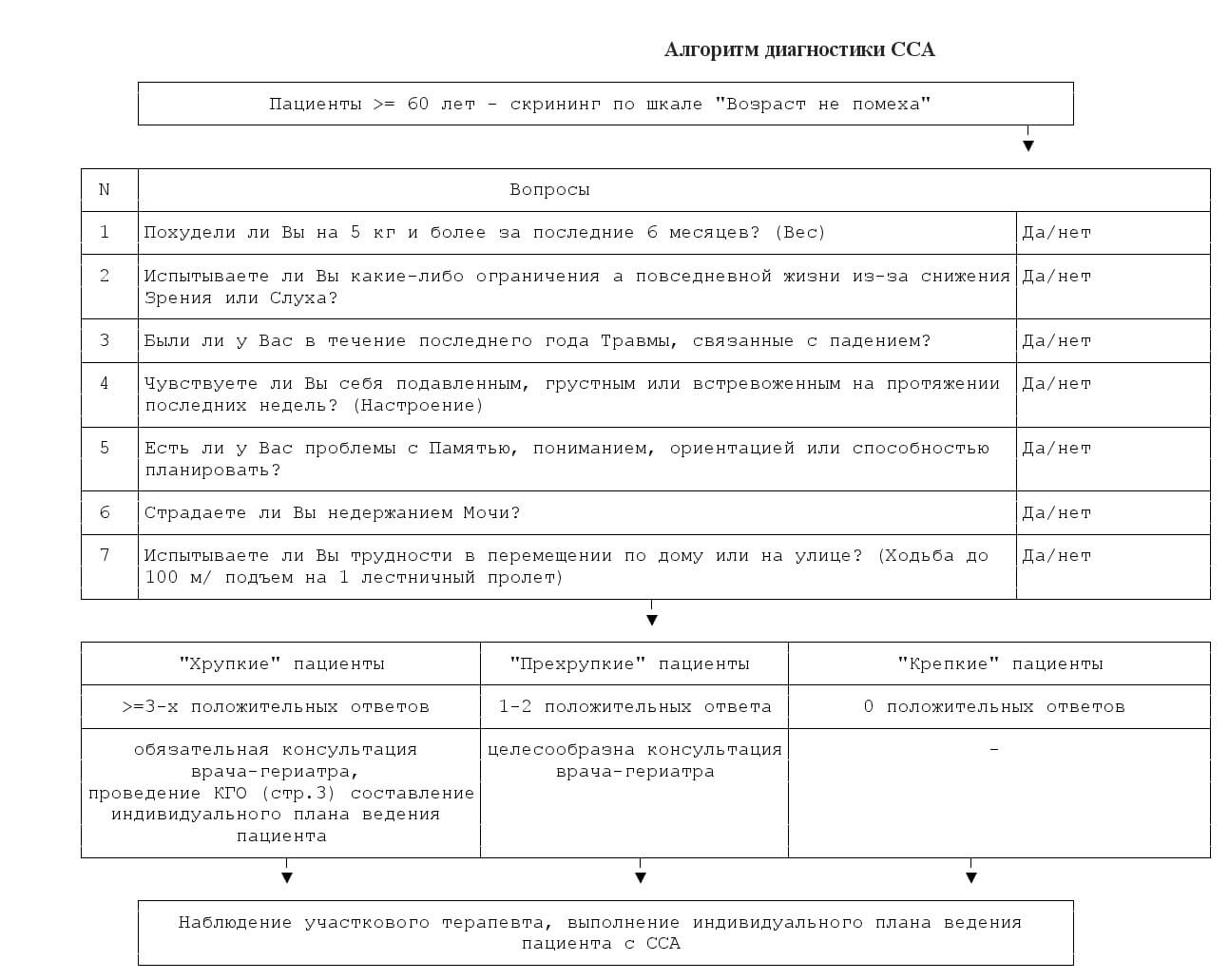
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Снижение веса |
Саркопения (снижение массы и силы мышечной ткани) Синдром мальнутриции Отсутствие зубов и зубных протезов Заболевания ротовой полости, желудочно-кишечного тракта Снижение функциональной активности Сенсорные дефициты1 Лолипрагмазия Депрессий Когнитивные нарушения Социальная дезадаптация, одиночество, низкий уровень дохода |
- Регулярная физическая активность2 - Рекомендации по рациональному питанию3 - Зубопротезирование - Ревизия лекарственных препаратов4 - Социальная поддержка (участие семьи, социальной службы) - При необходимости - привлечение социальной службы с целью организации доставки пищевых продуктов |
──────────────────────────────
1 К сенсорным дефицитам относятся снижение зрения, слуха, обоняния, осязания, вкусовых ощущений
2 Рекомендации ВОЗ по физической активности для людей 65 лет и старше включают занятия аэробной физической нагрузкой средней интенсивности не менее 150 минут в неделю; упражнения на равновесие 3 или более дней в неделю; силовые упражнения - 2 или более дней в неделю; пожилые люди, которые долго были малоподвижными, должны начинать заниматься медленно, начиная с нескольких минут в день, и наращивать нагрузки постепенно
3 В среднем суточная энергетическая потребность для пожилого человека составляет около 1600 ккал. При развитии белково-энергетической недостаточности суточная калорийность пищи повышается до 3000 ккал. В среднем, пожилому человеку нужно съедать 5-7 порций углеводов, 4-5 порций овощей, 2-3 порции фруктов, 2-3 порции молочных продуктов, 2 порции мясных продуктов и 1-2 порции жиров вдень. Кратность приема пищи - не менее 4-5 раз в день. Употребление белка около 1 г/кг/сутки, но не более 100 г/сутки. Употребление 6-8 стаканов жидкости в день. Воду не рекомендуется ограничивать даже пациентам с сердечной недостаточностью и отеками. При приготовлении пищи рекомендуется использовать специи. При наличии дисфагии пища должна быть однородной, пюреобразной консистенции, а жидкость - более густой (кисели, простокваша)
4 Попросить пациента принести все лекарства, которые он принимает. Оценка медикаментозной терапии с учетом совместимости лекарственных препаратов, возможных противопоказаний и побочных эффектов ( критерии Beers - см. приложение!)
Рекомендации по ведению пациентов с ССА /продолжение 1/
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Падения |
Мышечная слабость Нарушение походки и равновесия Периферическая нейропатия Лекарственные средства, влияющие на ЦНС, Антигипертензивные препараты, особенно при подборе терапии (см. стр. 10) Снижение зрения Болевой синдром Когнитивные нарушения Депрессия Факторы окружающей среды1 Опасное поведение, характерное для пожилых людей (например, переход улицы или железнодорожного полотна в неположенном месте) |
- Ограничение приема психоактивных препаратов и нейролептиков (в том числе седативных, снотворных, транквилизаторов и антидепрессантов) - Организация безопасного быта2 - Регулярная физическая активность ( см. стр.4) - Коррекция нарушений зрения - Рекомендовать пациентам не носить очки с мультифокальными линзами во время ходьбы, особенно по лестницам - Использование вспомогательных средств при ходьбе (трости3, ходунки) - Использование бедренных протекторов - Прием витамина Д в дозе не менее 800 МЕ/сут. длительно - Устранение дефицита витамина В12 - Рекомендовать пациентам использовать в зимнее время противоскользящие накладки на обувь |
──────────────────────────────
1 К факторам окружающей среды, повышающим риск падений относятся скользкий пол, плохое освещение, отсутствие перил на лестницах, узкие ступеньки, провода на полу и т.д
2 Рекомендовать пациентам убрать посторонние предметы с пола, убрать коврики или приклеить их к полу клейкой основой, положить нескользящий коврик на пол в ванной комнате и в душе, оборудовать ванну и пространство рядом с туалетом поручнями, повесить ночник в спальне так, чтобы путь от кровати до ванной был хорошо освещен, не использовать стул в качестве стремянки
3 Для правильного подбора трости по высоте пациент должен встать прямо, свободно опустить руки и слегка согнуть их в локте (примерно на 15-20 градусов) - при этом рукоятка трости должна находиться на уровне линии изгиба запястья
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Когнитивные нарушения |
Первичные деменции (болезнь Альцгеймера и др.) Деменция при мультисистемных дегенерациях ЦНС (деменция с тельцами Леей, болезнь Паркинсона с деменцией и др.) Вторичные деменции (сосудистая деменция, нормотензивная гидроцефалия, посттравматическая/метаболическая/ токсическая энцефалопатии и др.) Смешанная деменции (болезнь Альцгеймера + сосудистая деменция) |
- Консультация специалиста по нарушениям памяти: консультация гериатра при наличии когнитивных расстройств с декомпенсацией соматической патологии консультация невролога при наличии когнитивных расстройств, не достигающих стадии деменции, при наличии деменции с невыраженными аффективно-поведенческими расстройствами, при наличии когнитивных расстройств с началом ранее 65 лет, а так же с неврологической симптоматикой, при внезапном начале и/ или быстропрогрессирующем течении консультация психиатра при наличии аффективно-поведенческих расстройств (неадекватное поведение, галлюцинации, агрессия, возбуждение, апатия, тяжелая депрессия) - Регулярная физическая активность (См. стр.4) * Выявление и коррекция сердечно-сосудистых заболеваний (см. стр. 10) и сахарного диабета * Выявление и коррекция дефицита витамина В12 - Когнитивный тренинг1 - Профилактика падений (см. стр. 5) |
──────────────────────────────
1 Когнитивный тренинг - выполнение упражнений, направленных на тренировку когнитивных функции, например заучивание стихов, решение логических задач, разгадывание кроссвордов, изучение иностранных языков и т.д.
Рекомендации по ведению пациентов с ССА /продолжение 3/
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Недержание мочи |
Возрастные изменения мочевых путей Эффект лекарственных препаратов Пролапс тазовых органов Заболевания предстательной железы Сопутствующие заболевания (неврологические, метаболические) Хирургическое лечение и лучевая терапия органов мочеполовой системы Нарушением когнитивного и/или физического функционирования; действие психологических факторов |
- Упражнения для тренировки мышц тазового дня1 при ургентном и /или стрессовом недержании мочи - Тренировка мочевого пузыря2 при ургентном недержании мочи - Диетические рекомендации {уменьшение потребления кофеин-соде ржа щих напитков) - Лечение запоров3 - Ревизия лекарственных препаратов - Консультация гериатра/уролога/гинеколога - Обеспечение абсорбирующим бельем |
──────────────────────────────
1 Упражнения Кегеля - 3 сета по 8-12 сокращений мышц тазового дна в течение 8-10 сек каждый 3 раза в день ежедневно в течение по крайней мене 15-20 недель
2 Тренировка мочевого пузыря направлена на восстановление произвольного контроля над функцией мочевого пузыря. С помощью дневника мочеиспусканий определяется минимальный временной промежуток между мочеиспусканиями. Рекомендуется регулярное мочеиспускание с равными промежутками времени, начиная от минимального. После 2-х дней без эпизодов недержания мочи - увеличение интервала между мочеиспусканиями ( отвлечение путем расслабления, глубокого дыхания или быстрого сокращения мышц тазового дна). Интервал постепенно увеличивается, пока не достигнет 3-4 часов. Длительность обучения - до 6 недель.
3 Увеличение объема потребляемой жидкости до 1,5-2 литров в сутки. Увеличение в рационе питания продуктов, богатых растительной клетчаткой (до 100 грамм салата из сырых овощей в день). Употребление продуктов с лакто- и бифидофлорой. Регулярная физическая активность. Поведенческая терапия ("приучить себя к утреннему стулу"). Исключить продукты, задерживающие опорожнение кишечника (крепкий черный чай, черника, манная и рисовые каши).
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Снижение настроения и депрессия |
Полиморбидность Деменция Злоупотребление седативными и снотворными средствами Одиночество, социальная изоляция |
- Направление пациента в территориальные центры социального обслуживания с целью организации досуга, преодоления социальной изоляции - В случае наличия большого депрессивного расстройства и/или суицидальных мыслей - консультация психиатра |
|
Снижение функциональной активности/ трудности при ходьбе, перемещении |
Мышечная слабость Заболевания суставов Периферическая нейропатия Поражение головного мозга (ЦВБ, деменция, гидроцефалия, объемные образования) |
- Регулярная физическая активность (см. стр.4) - Использование вспомогательных устройств при ходьбе (трости, ходунки, кресла-каталки) - Прием витамина Д в дозе не менее 800 МЕ/сут. длительно - Устранение дефицита витамина В12 - Протезирование суставов - При необходимости-организации медицинского и социального патронажа |
Рекомендации по ведению пациентов с ССА /продолжение 5/
|
Гериатрический синдром |
Возможные причины |
Рекомендованные мероприятия |
|
Полипрагмазия1 |
Полиморбидность Отсутствие учета назначений других врачей Отсутствие четких рекомендаций со стороны врача о необходимой длительности приема лекарственных препаратов Прием пациентом препаратов без назначений врача |
- Регулярная ревизия лекарственных препаратов, попросить пациента принести ВСЕ лекарства, которые он принимает - Назначение лекарственных препаратов строго по показаниям - Оценка медикаментозной терапии с учетом совместимости лекарственных препаратов, возможных противопоказаний и побочных эффектов (критерии Beers - см. приложение 1) |
──────────────────────────────
1 Полипрагмазия - назначение лекарственных средств без соответствующих показаний
Особенности лечения сердечно-сосудистых заболеваний у пациентов 60 лет и старше
|
Артериальная гипертония |
||
|
Категория пациентов |
Начало антигипертензивной терапии (АГТ) и целевые значения АД |
Примечание |
|
60-79 лет "крепкие"* |
Начало АГТ при систолическом АД мм рт.ст. Целевое АД < 140/90 мм рт.ст. (при СД 140/85 мм рт.ст.) |
|
|
более 80 лет "крепкие" |
Начало АГТ при систолическом АД >160 мм рт.ст. Либо продолжать ранее хорошо переносимую АГТ Целевое систолическое АД <150 мм рт.ст. При достижении уровня систолического АД <130 мм рт.ст. дозы препаратов должны быть уменьшены вплоть до отмены Начинать АГТ с низкой доз и монотерапии Комбинированную АГТ начинать только при неэффективной полнодозовой монотерапии |
Обязательно проведение ортостатической пробы1 до и на фоне АГТ. При выявлении ортостатической гипотонии2 следует оценивать способствующие ей факторы (сопутствующее лечение, недоедание, обезвоживание) |
|
более 80 лет "хрупкие" |
Индивидуальный подход на основе результатов КГО с определением целевых значений АД и тактики АГТ Систолическое АД мм рт.ст. - во всех случаях показание к началу АГТ Начало АГТ с низких доз и монотерапии |
Начало АГТ или смена лекарственных препаратов и их доз увеличивает риск падений (см. стр.5) Не рекомендовано снижение веса и ограничение соли |
──────────────────────────────
* При развитии ССА у пациентов в возрасте 60 - 79 лет могут быть применены рекомендации для "хрупкие" пациентов лет
1 Ортостатическая проба - измерение АД и ЧСС после не менее 7 в положении лежа и через 1, 2 и 3 минуты после перехода в вертикальное положение.
2 Ортостатическая гипотония - снижение АД более, чем на 20/10 мм рт.ст. при переходе из положения лежа в вертикальное
Особенности лечения сердечно-сосудистых заболеваний у пациентов 60 лет и старше /продолжение/
Показания к назначению статинов:
вторичная профилактика ССЗ, у "хрупких" пациентов начало терапии с низких доз с последующей титрацией
первичная профилактика ССЗ
для "хрупких" пациентов < 80 лет решение о назначении статинов определяется индивидуально для "хрупких" пациентов лет - не показано
Показания к назначению ацетилсалициловой кислоты (75-150 мг/сутки):
- только при вторичной профилактике ССЗ, при контролируемой АГ
Назначение ацетилсалициловой кислоты для первичной профилактики - не показано
Контроль гликемии:
Ведение пациентов пожилого возраста с высоким риском тромбоэмболических осложнений
Фибрилляция предсердий (неклапанная)
Возраст 60-64 года: антикоагулянты назначают при наличии хотя бы одного фактора риска по шкале (хроническая сердечная недостаточность, артериальная гипертензия, сахарный диабет, инсульт или транзиторная ишемичекая атака в анамнезе, сердечно-сосудистое заболевание (перенесенный инфаркт миокарда, атеросклеротические бляшки в аорте, периферический атеросклероз), женский пол)
Возраст 65 лет и старше: обязательно назначение антикоагулянтов (варфарин или НОАК*) У пациентов, ранее не принимавших антикоагулянты, и у пациентов с плохим контролем MHO при лечении варфарином предпочтительно назначение НОАК
При назначении варфарина целевые значения MHO составляют 2,0-3,0 независимо от возраста
При назначении НОАК обязательно контролировать функцию почек
При нарушении функции почек (КК <30 мл/мин) препаратом выбора является варфарин
Апиксабан и ривароксабан не рекомендованы при КК <15 мл/мин, дабигатран - при КК < 30 мл/мин
Дозы всех НОАК зависят от функции почек и требуют уменьшения при снижении КК
Дозы дабигатрана и апиксабана также зависят от возраста
Тромбоз глубоких вен и тромбоэмболия легочной артерии
Основные принципы лечения и профилактики венозных тромбозов такие же, как у пациентов молодого возраста
Коррекции дозы НОАК в зависимости от возраста не требуется
Для достижения целевых значений MHO могут потребоваться более низкие дозы варфарина
──────────────────────────────
*НОАК - новые пероральные антикоагулянты
**КК - клиренс креатинина
Динамическое наблюдение
|
Категория пациентов |
Цель |
Мероприятия |
|
"Хрупкие" |
Обеспечение максимально высокого качества жизни Снижение заболеваемости и смертности Сохранение функциональности В случае развитии зависимости - проведение реабилитационных, адаптивных программ, социальной и медико-социальной поддержки и ухода |
Выполнение рекомендаций врача-гериатра |
|
"Прехрупкие" |
Предупреждение преждевременного старения |
Скрининг по шкале "Возраст не помеха" 1 раз в 6 месяцев Рекомендации по физической активности и рациональному питанию Лечение имеющихся гериатрических синдромов Лечение хронических заболеваний |
|
"Крепкие" |
Предупреждение преждевременного старения |
Скрининг по шкале "Возраст не помеха" ежегодно Рекомендации по регулярной физической активности и рациональному питанию Лечение хронических заболеваний Формирование психологии активного долголетия |
Скачать Письмо Министерства здравоохранения РФ от 9 июня 2018 г. N 28-2/1223
Популярные статьи в категории:
Остались вопросы?
Оставьте заявку и наш менеджер перезвонит вам
— Оставляя заявку, Вы соглашаетесь с правилами конфиденциальности
Идет набор в заключительную группу с выдачей мед. сертификата в 2020!




